For å laste ned eller skrive ut denne siden på et annet språk, velg språket ditt fra rullegardinmenyen øverst til venstre først.

IAOMT posisjonspapir om menneskelige kjevebenkavitasjoner
Leder av kjevebeinpatologikomiteen: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, PhD
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
Komiteen vil gjerne uttrykke vår takknemlighet til Michael Gossweiler, DDS, MS, NMD, Miguel Stanley, DDS og Stuart Nunally, DDS, MS, FIAOMT, NMD for deres kritikk av denne artikkelen. Vi ønsker også å anerkjenne de uvurderlige bidragene og innsatsen som Dr. Nunnally har gjort med å utarbeide posisjonspapiret for 2014. Hans arbeid, flid og praksis ga ryggraden for denne oppdaterte artikkelen.
Godkjent av IAOMT-styret september 2023
Innholdsfortegnelse
Cone beam computed tomography (CBCT)
Biomarkører og histologisk undersøkelse
Utviklende hensyn for diagnostiske formål
Systemiske og kliniske implikasjoner
Alternative behandlingsstrategier
Referanser
Vedlegg I IAOMT Survey 2 resultater
Vedlegg II IAOMT Survey 1 resultater
Vedlegg III Bilder
Figur 1 Fettdegenerativ osteonekrose i kjevebenet (FDOJ)
Figur 2 Cytokiner i FDOJ sammenlignet med sunne kontroller
Figur 3 Kirurgisk prosedyre for en retromolar FDOJ
Figur 4 Curettage og tilsvarende røntgen av FDOJ
Filmer Videoklipp av kjevebeinkirurgi hos pasienter
I løpet av det siste tiåret har det vært en økende bevissthet blant offentligheten og helsepersonell om en sammenheng mellom oral og systemisk helse. For eksempel er periodontal sykdom en risikofaktor for både diabetes og hjertesykdom. En potensielt konsekvensmessig og stadig mer undersøkt sammenheng har også blitt vist mellom kjevebeinpatologi og den generelle helsen og vitaliteten til individet. Bruken av teknisk avanserte avbildningsmodaliteter som cone-beam computed tomography (CBCT) har vært medvirkende til å identifisere kjevebeinpatologier, noe som har ført til forbedrede diagnostiske evner og en forbedret evne til å vurdere suksessen til kirurgiske inngrep. Vitenskapelige rapporter, dokudramaer og sosiale medier har økt offentlig bevissthet om disse patologiene, spesielt blant de individene som lider av uforklarlige kroniske nevrologiske eller systemiske tilstander som ikke reagerer på tradisjonelle medisinske eller tannlege intervensjoner.
Det internasjonale akademiet for oral medisin og toksikologi (IAOMT) er basert på troen på at vitenskap bør være grunnlaget for valg og bruk av alle diagnostiske og behandlingsmodaliteter. Det er med denne prioriteringen i tankene at vi 1) gir denne oppdateringen til vårt 2014 IAOMT Jawbone Osteonecrosis Position Paper, og 2) foreslår, basert på histologisk observasjon, et mer vitenskapelig og medisinsk nøyaktig navn på sykdommen, nærmere bestemt Kronisk iskemisk medullær sykdom av kjevebenet (CIMDJ). CIMDJ beskriver en beintilstand preget av død av cellulære komponenter i spongøst bein, sekundært til et avbrudd i blodtilførselen. Gjennom historien har det vi refererer til som CIMDJ blitt referert til med en rekke navn og akronymer som er oppført i tabell 1 og vil bli kort diskutert nedenfor.
Målet og intensjonen med dette akademiet og papiret er å gi vitenskap, forskning og kliniske observasjoner slik at pasienter og klinikere kan ta informerte beslutninger når de vurderer disse CIMDJ-lesjonene, som ofte refereres til som kjevebeinskavitasjoner. Denne artikkelen fra 2023 ble laget i en felles innsats som inkluderte klinikere, forskere og en eminent kjevebeinpatolog, Dr. Jerry Bouquot, etter gjennomgang av over 270 artikler.
Ikke i noe annet bein er potensialet for traumer og infeksjoner så stort som i kjevebeina. En gjennomgang av litteraturen knyttet til temaet kjevebeinkavitasjoner (dvs. CIMDJ) viser at denne tilstanden har blitt diagnostisert, behandlet og forsket på siden 1860-tallet. I 1867 ga Dr. HR Noel en presentasjon med tittelen Et foredrag om karies og nekrose av bein ved Baltimore College of Dental Surgery, og i 1901 blir kjevebeinskavitasjoner diskutert grundig av William C. Barrett i hans lærebok med tittelen Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and a Handbook for Dental Practitioners. GV Black, ofte referert til som faren til moderne tannbehandling, inkluderte et avsnitt i sin lærebok fra 1915, Special Dental Pathology, for å beskrive "det vanlige utseendet og behandlingen av" det han beskrev som kjevebensosteonekrose (JON).
Forskning på kjevebeinskavitasjoner så ut til å stoppe opp til 1970-tallet da andre begynte å forske på emnet, ved å bruke en rekke navn og etiketter og publisere informasjon om det i moderne lærebøker om oral patologi. For eksempel observerte Bouquot et al i 1992 intraossøs betennelse hos pasienter med kroniske og alvorlige ansiktssmerter (N=135) og skapte begrepet 'nevralgi-induserende kavitasjonell osteonekrose', eller NICO. Selv om Bouquot et al ikke kommenterte etiologien til sykdommen, konkluderte de med at det var sannsynlig at lesjonene induserte en kronisk ansiktsnevralgi med unike lokale trekk: dannelse av intraossøs hulrom og langvarig bennekrose med minimal tilheling. I en klinisk studie av pasienter med trigeminus (N=38) og ansiktsnevralgi (N=33) viste Ratner et al også at nesten alle pasientene hadde hulrom i alveolært bein og kjeveben. Hulrommene, noen ganger mer enn 1 centimeter i diameter, var på stedet for tidligere tanntrekking og var generelt ikke detekterbare med røntgenstråler.

 En rekke andre termer for det vi identifiserer som CIMDJ finnes i litteraturen. Disse er listet opp i tabell 1 og diskutert kort her. Adams et al laget begrepet Chronic Fibrosing Osteomyelitt (CFO) i et posisjonspapir fra 2014. Posisjonspapiret var et resultat av et tverrfaglig konsortium av utøvere fra feltene oral medisin, endodonti, oral patologi, nevrologi, revmatologi, otolaryngologi, periodontologi, psykiatri, oral og kjeve-radiologi, anestesi, generell odontologi, indremedisin og smertebehandling . Fokuset til gruppen var å tilby en tverrfaglig plattform for å behandle sykdommer forbundet med hode, nakke og ansikt. Gjennom den kollektive innsatsen til denne gruppen, omfattende litteratursøk og pasientintervjuer oppsto det et tydelig klinisk mønster, som de omtalte som CFO. De bemerket at denne sykdommen ofte er udiagnostisert på grunn av dens komorbiditet med andre systemiske tilstander. Denne gruppen pekte på potensielle sammenhenger mellom sykdommen og systemiske helseproblemer og behovet for et team av leger for å diagnostisere og behandle pasienten på riktig måte.
En rekke andre termer for det vi identifiserer som CIMDJ finnes i litteraturen. Disse er listet opp i tabell 1 og diskutert kort her. Adams et al laget begrepet Chronic Fibrosing Osteomyelitt (CFO) i et posisjonspapir fra 2014. Posisjonspapiret var et resultat av et tverrfaglig konsortium av utøvere fra feltene oral medisin, endodonti, oral patologi, nevrologi, revmatologi, otolaryngologi, periodontologi, psykiatri, oral og kjeve-radiologi, anestesi, generell odontologi, indremedisin og smertebehandling . Fokuset til gruppen var å tilby en tverrfaglig plattform for å behandle sykdommer forbundet med hode, nakke og ansikt. Gjennom den kollektive innsatsen til denne gruppen, omfattende litteratursøk og pasientintervjuer oppsto det et tydelig klinisk mønster, som de omtalte som CFO. De bemerket at denne sykdommen ofte er udiagnostisert på grunn av dens komorbiditet med andre systemiske tilstander. Denne gruppen pekte på potensielle sammenhenger mellom sykdommen og systemiske helseproblemer og behovet for et team av leger for å diagnostisere og behandle pasienten på riktig måte.
Kavitasjonslesjoner i kjevebenet er også observert hos barn. I 2013 beskrev Obel et al lesjoner hos barn og laget begrepet Juvenile Mandibular Chronic Osteomyelitt (JMCO). Denne gruppen foreslo mulig bruk av intravenøse (IV) bisfosfonater som behandling for disse barna. I 2016 publiserte Padwa et al en studie som beskrev en fokal steril inflammatorisk osteitt i kjevebein til pediatriske pasienter. De merket lesjonen Pediatric Chronic Nonbacterial Osteomyelitt (CNO).
Siden 2010 har Dr. Johann Lechner, den mest publiserte forfatteren og forsker på kavitasjonslesjoner i kjevebenet, og andre forsket på forholdet mellom disse lesjonene og cytokinproduksjonen, spesielt det inflammatoriske cytokinet RANTES (også kjent som CCL5). Dr. Lechner har brukt forskjellige termer for å beskrive disse lesjonene som har inkludert den tidligere nevnte NICO, men også aseptisk iskemisk osteonekrose i kjevebenet (AIOJ), og fettdegenerativ osteonekrose i kjevebenet (FDOJ). Hans beskrivelse/etikett er basert på det fysiske utseendet og/eller den makroskopisk patologiske tilstanden som observeres klinisk eller intraoperativt.
Det er nå behov for å avklare en annen mer nylig identifisert kjevebeinpatose som er forskjellig fra emnet i denne artikkelen, men som kan være forvirrende for de som forsker på kavitasjonslesjoner. Dette er beinlesjoner i kjeven som oppstår som følge av bruk av legemidler. Lesjonene karakteriseres best ved tap av blodtilførsel med påfølgende ukontrollerbar sekvestrering av bein. Disse lesjonene har blitt kalt Oral Ulceration with Bone Sequestration (OUBS) av Ruggiero et al i et posisjonspapir for American Association of Oral and Maxillofacial Surgeons (AAOMS), samt av Palla et al, i en systematisk oversikt . Siden dette problemet er relatert til bruken av enten ett eller flere legemidler, er IAOMT av den tankegang at denne typen lesjoner best beskrives som medisinrelatert osteonekrose i kjeven (MRONJ). MRONJ vil ikke bli diskutert i denne artikkelen, da dens etiologi og behandlingstilnærminger er forskjellige fra det vi refererer til som CIMDJ, og det har tidligere blitt grundig studert.
Den stadig mer vanlige bruken av Cone-beam computed tomography (CBCT) røntgenbilder av mange tannleger har ført til en økning i observasjonen av intramedullære kavitasjoner som vi refererer til som CIMDJ, og som tidligere ble oversett og derfor ignorert. Nå som disse lesjonene og anomaliene er lettere å identifisere, blir det tannlegeprofesjonens ansvar å diagnostisere sykdommen og gi behandlingsanbefalinger og omsorg.
Å verdsette og identifisere eksistensen av CIMDJ er utgangspunktet for å forstå det. Uavhengig av de mange navnene og akronymene som har blitt assosiert med patologien, er tilstedeværelsen av nekrotisk eller døende bein i medullærkomponenten av kjevebenet godt etablert.
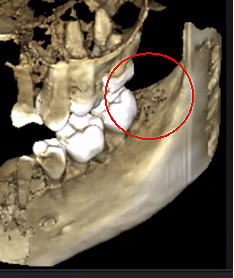
Når de observeres under operasjonen, presenterer disse beindefektene seg på mange måter. Noen utøvere rapporterer at over 75 % av lesjonene er helt hule eller fylt med mykt, gråbrunt og demineralisert/granulomatis-vev, ofte med gult oljeaktig materiale (oljecyster) funnet i de defekte områdene med omkringliggende normal beinanatomi. Andre rapporterer tilstedeværelsen av kavitasjoner med varierende overliggende kortikal bentetthet som ved åpning ser ut til å ha fôr med fibrøse svarte, brune eller grå filamentøse materialer. Atter andre rapporterer om grove forandringer som på forskjellige måter beskrives som "grynete", "som sagflis", "hule hulrom" og "tørre" med sporadiske sklerotiske, tannlignende hardhet i hulromsveggene. Ved histologisk undersøkelse virker disse lesjonene lik nekrosen som oppstår i andre bein i kroppen og er histologisk forskjellige fra osteomyelitt (se figur 1). Ytterligere bilder som illustrerer CIMDJ-sykdom, noen som er grafiske, er inkludert i vedlegg III på slutten av dette dokumentet.
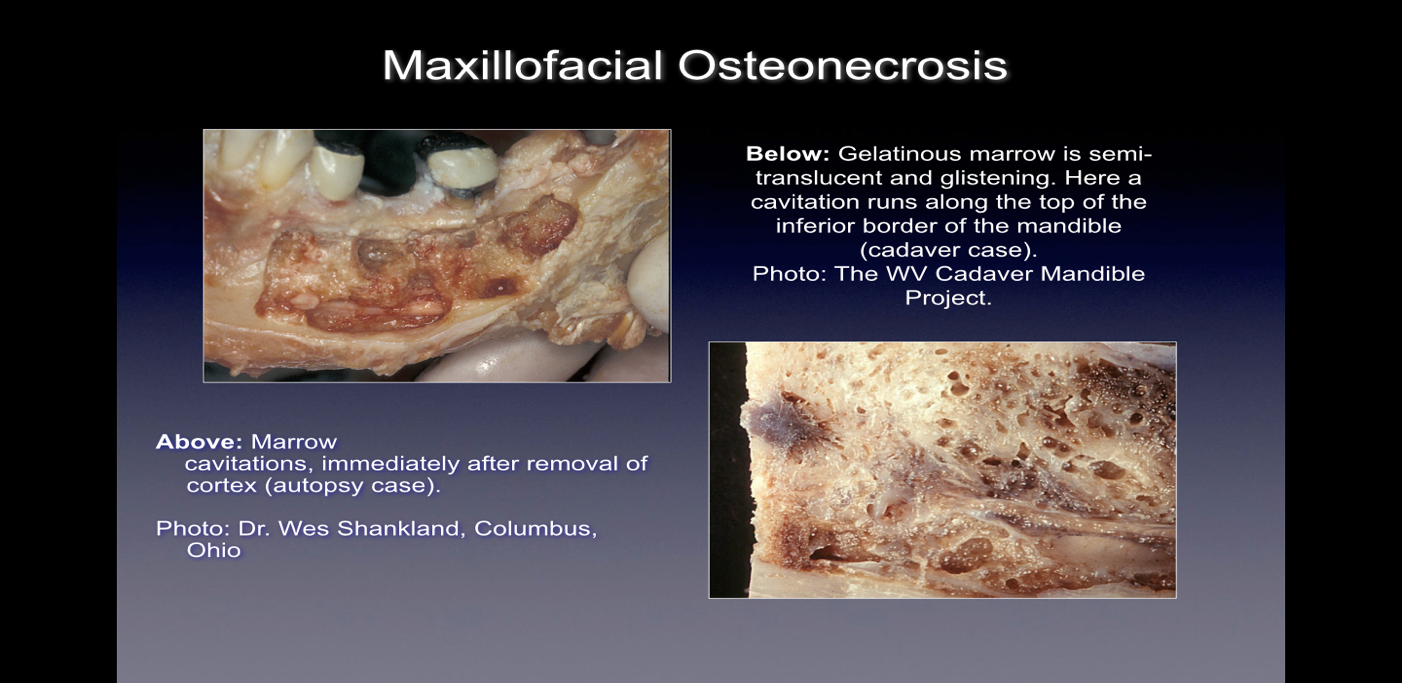
Figur 1 Bilder av CIMDJ tatt fra et kadaver
Som andre helsepersonell bruker tannleger en organisert prosess som bruker ulike metoder og modaliteter for å diagnostisere kavitasjonslesjoner. Disse kan bestå av å gjennomføre en fysisk undersøkelse som inkluderer å ta en helsehistorie, vurdere symptomer, skaffe kroppsvæsker for å gjennomføre laboratorietester og innhente vevsprøver for biopsi og for mikrobiologisk testing (dvs. testing for tilstedeværelse av patogener). Bildeteknologier, som CBCT, brukes også ofte. Hos pasienter med komplekse lidelser som ikke alltid følger et mønster eller passer til en typisk rekkefølge av et symptomkompleks, kan den diagnostiske prosessen kreve en mer detaljert analyse som først kan resultere i en differensialdiagnose. Korte beskrivelser av flere av disse diagnostiske modalitetene er gitt nedenfor.
Cone beam computed tomography (CBCT)
Diagnostiske teknikker beskrevet så tidlig som i 1979 av Ratner og kolleger, ved bruk av digital palpasjon og trykk, diagnostiske lokalbedøvelsesinjeksjoner, vurdering av medisinske historier og lokalisering av utstrålende smerte er nyttige for å diagnostisere kjevebeinskavitasjoner. Men mens noen av disse lesjonene forårsaker smerte, hevelse, rødhet og til og med feber, gjør andre det ikke. Derfor er det ofte nødvendig med et mer objektivt tiltak, som bildediagnostikk.
Kavitasjoner oppdages vanligvis ikke på standard todimensjonale (2D som periapikale og panoramiske) radiografiske filmer som ofte brukes i tannlegen. Ratner og kolleger har vist at 40 % eller mer av benet må endres for å vise endringer, og dette støttes av senere arbeid, og illustrert i figur 2. Dette er relatert til den iboende begrensningen av 2D-avbildning som forårsaker overlagring av anatomiske strukturer, maskering områder av interesse. Ved defekter eller patologi, spesielt i underkjeven, kan maskeringseffekten av det tette kortikale beinet på de underliggende strukturene være betydelig. Derfor kreves teknologisk avanserte bildeteknikker som CBCT, Tech 99-skanning, magnetisk resonansavbildning (MRI) eller transalveolær ultralydsonografi (CaviTAU™®).
Av de forskjellige bildebehandlingsteknikkene som er tilgjengelige, er CBCT det mest brukte diagnostiske verktøyet som brukes av tannleger som er involvert i diagnostisering eller behandling av kavitasjoner, og derfor det vi vil diskutere i dybden. Hjørnesteinen i CBCT-teknologi er dens evne til å se en lesjon av interesse i 3 dimensjoner (frontal, sagittal, koronal). CBCT har vist seg å være en pålitelig og nøyaktig metode for å identifisere og estimere størrelsen og omfanget av intra-benede defekter i kjeven med mindre forvrengning og mindre forstørrelse enn 2-D røntgenstråler.
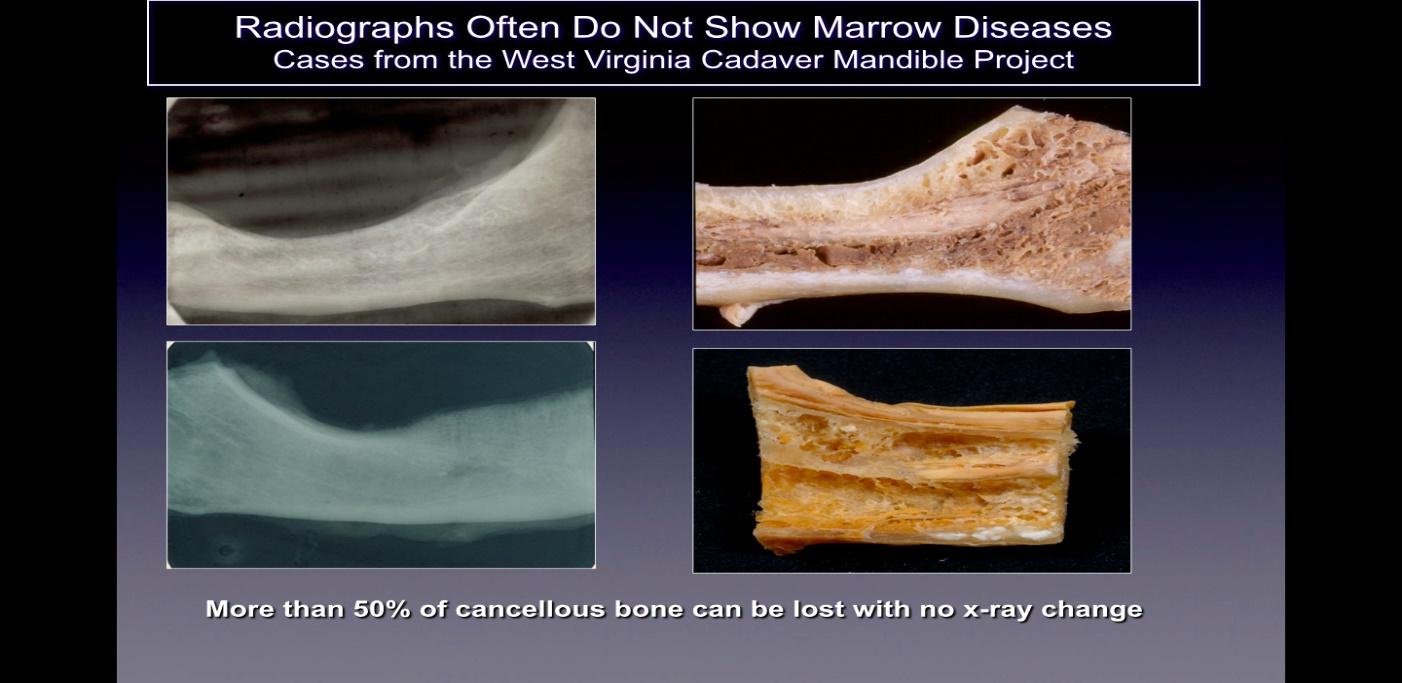
Figur 2 Bildetekst: På venstre side vises 2-D røntgenbilder av kjevebein tatt fra kadavere som vises
sunn. På høyre side av figuren er fotografier av de samme kjevebenene som viser tydelig nekrotisk kavitasjon.
Figur tilpasset fra Bouquot, 2014.
Kliniske studier har vist at CBCT-bilder også hjelper til med å bestemme innholdet i en lesjon (væskefylt, granulomatøs, fast, etc.), og muligens bidra til å skille mellom inflammatoriske lesjoner, odontogene eller ikke-odontogene svulster, cyster og andre godartede eller ondartede lesjoner.
Nylig utviklet programvare som er spesifikt integrert med forskjellige typer CBCT-enheter, bruker Hounsfield-enheter (HU) som muliggjør en standardisert vurdering av bentetthet. HU representerer den relative tettheten av kroppsvev i henhold til en kalibrert gråskala, basert på verdier for luft (-1000 HU), vann (0 HU) og bentetthet (+1000 HU). Figur 3 viser forskjellige visninger av et moderne CBCT-bilde.
For å oppsummere, har CBCT vist seg nyttig i diagnostisering og behandling av kjevebeinskavitasjoner ved:
- Identifisere størrelsen, omfanget og 3D-posisjonen til en lesjon;
- Identifisering av nærhet til en lesjon til andre nærliggende vitale anatomiske strukturer som f.eks
inferior alveolar nerve, maxillary sinus, eller tilstøtende tannrøtter;
- Bestemme behandlingstilnærmingen: kirurgi versus ikke-kirurgisk; og
- Gi et oppfølgingsbilde for å bestemme graden av helbredelse og mulig behov
å behandle en lesjon på nytt.
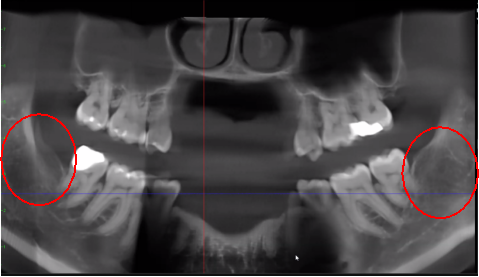
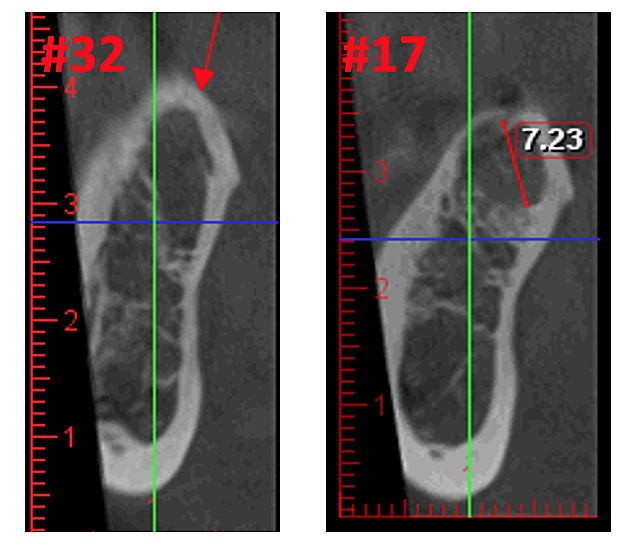
Figur 3 Forbedret klarhet i CBCT-bildet på grunn av raffinert programvareteknologi, som reduserer artefakter og "støy" som tannimplantater og metallrestaureringer kan forårsake i bildet. Dette gjør at tannlegen og pasienten lettere kan visualisere lesjonen. Det øverste panelet er et panoramabilde av en CBCT som viser venstre (#17) og høyre (#32) plassering og utstrekning av kavitasjonslesjonene hos en pasient med osteonekrose i kjevebenet. Panelet nederst til venstre er en saggital visning av hvert nettsted. Panelet nederst til høyre er en 3D-gjengivelse av sted #17 som viser kortikal porøsitet over medullær kavitasjon. Med tillatelse fra Dr. Reese.
Vi nevner også kort her en ultralydenhet, CaviTAU™®, som er utviklet og brukes i deler av Europa, spesielt for å oppdage områder med lav bentetthet i øvre og nedre kjevebein som tyder på kjevebeinskavitasjoner. Denne trans-alveolære ultralydsonografi (TAU-n) enheten er potensielt lik sammenlignet med CBCT når det gjelder å oppdage kjevebenmargsdefekter, og har den ekstra fordelen av å utsette pasienten for mye lavere nivåer av stråling. Denne enheten er for øyeblikket utilgjengelig i USA, men er under vurdering av US Food and Drug Administration og kan meget vel være det primære diagnostiske verktøyet som brukes i Nord-Amerika for å behandle CIMJD.
Biomarkører og histologisk undersøkelse
På grunn av den inflammatoriske naturen til kjevebeinkavitasjoner Lechner og Baehr, har 2017 undersøkt det mulige forholdet mellom utvalgte cytokiner og sykdommen. Et cytokin av spesiell interesse er 'regulert ved aktivering, normal T-celle uttrykt og utskilt' (RANTES). Dette cytokinet, så vel som fibroblastvekstfaktor (FGF)-2, uttrykkes i større mengder i kavitasjonslesjoner og hos pasienter med CIMDJ. Figur 4, levert av Dr. Lechner, sammenligner nivåene av RANTES hos pasienter med kavitasjoner (rød søyle, venstre) med nivåene i friske kontroller (blå søyle), og viser nivåer som er mer enn 25 ganger høyere hos de med sykdommen. Lechner et al bruker to tilnærminger for å måle cytokinnivåer. Den ene er å måle nivåene av cytokiner systemisk fra blod (Diagnostic Solutions Laboratory, USA.). En annen metode er å ta en biopsi direkte fra det syke stedet når det er tilgjengelig for å bli evaluert av en oral patolog. Dessverre krever lokalisert vevsprøvetaking på dette tidspunkt kompleks prosessering og frakt som ennå ikke er oppnådd i ikke-forskningsanlegg, men det har gitt innsiktsfulle korrelasjoner.
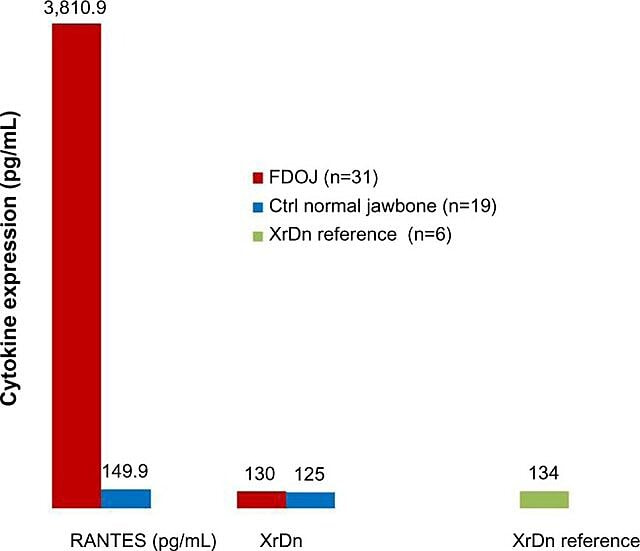
Figur 4 Fordeling av RANTES i 31 FDOJ-tilfeller og 19 prøver av normalt kjeveben sammenlignet med en røntgentetthetsreferanse for begge gruppene i de tilsvarende områdene. forkortelser: RANTES, regulert ved aktivering, normal T-celle uttrykt og utskilt kjemokin (CC motiv) ligand 5; XrDn, røntgentetthet; FDOJ, fettdegenerativ osteonekrose av kjeveben; n, antall; Ctrl, kontroll. Figur levert av Dr. Lechner. Lisensnummer: CC BY-NC 3.0
Utviklende hensyn for diagnostiske formål
Tilstedeværelsen av kjevebeinskavitasjoner er godt etablert klinisk. Imidlertid trenger klare diagnoser og beste praksis behandlingsparametere ytterligere forskning. Med det i tankene er det nødvendig å kort nevne noen få spennende og potensielt verdifulle teknikker som brukes av noen utøvere.
Det er anerkjent at ytterligere fysiologiske vurderinger vil være et verdifullt screening- og diagnostisk verktøy. Et slikt verktøy som brukes av noen utøvere er termografisk avbildning. Generalisert inflammatorisk aktivitet kan sees ved å måle varmeforskjeller på overflaten av hodet og nakken. Termografi er trygg, rask og kan ha en diagnostisk verdi som ligner på CBCT. En betydelig ulempe er at den mangler definisjon, noe som gjør det vanskelig å skjelne margin eller omfang av en lesjon.
Noen utøvere ser på den energiske profilen til en lesjon ved å bruke akupunkturmeridianvurdering (AMA) for å bestemme effekten på dens tilsvarende energimeridian. Denne typen vurdering er basert på Elektroakupunktur ifølge Voll (EAV) . Denne teknikken, som er basert på gammel kinesisk medisin og akupunkturprinsipper, er utviklet og undervises i USA. Akupunktur har blitt brukt til å lindre smerte og fremme helbredelse. Den er basert på balansen mellom energiflyt (dvs. Chi) gjennom spesifikke energiveier i kroppen. Disse banene, eller meridianene, forbinder spesifikke organer, vev, muskler og bein med hverandre. Akupunktur bruker svært spesifikke punkter på en meridian for å påvirke helsen og vitaliteten til alle kroppselementene på den meridianen. Denne teknikken har blitt brukt for å avsløre kjevebeinsykdom, som når den er løst, også behandler tilsynelatende urelaterte sykdommer, som leddgikt eller kronisk utmattelsessyndrom. Denne teknikken egner seg til ytterligere undersøkelser (dvs. resultater må dokumenteres og longitudinelle data innhentes og spres).
Det er mange individuelle faktorer som øker risikoen for utvikling av kjevebeinskavitasjoner, men vanligvis er risikoen multifaktoriell. Risikoer for individet kan enten være ytre påvirkninger, som miljøfaktorer eller indre påvirkninger, som dårlig immunforsvar. Tabell 2 og 3 viser eksterne og interne risikofaktorer.


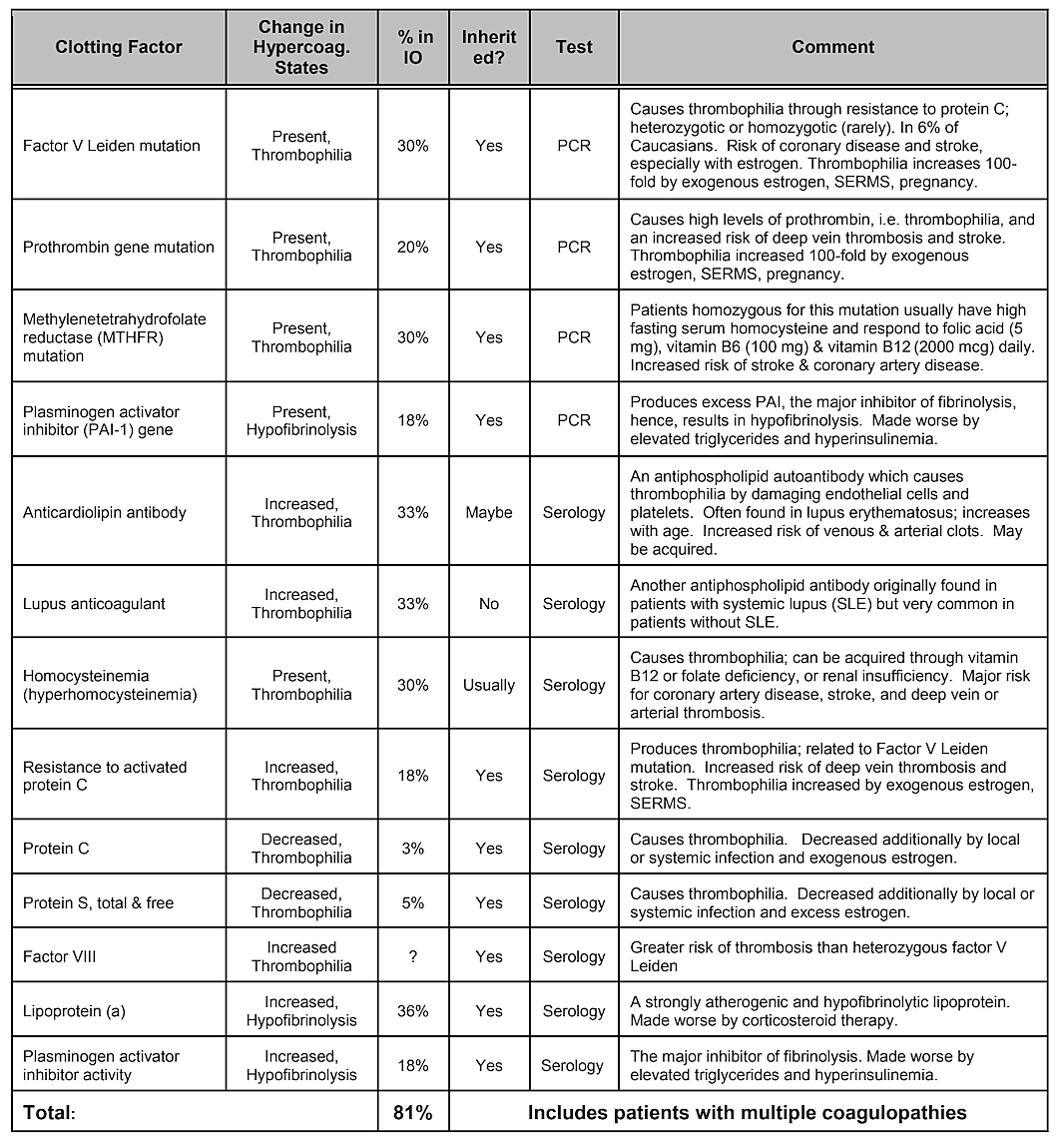
Merk at tabell 2, Interne risikofaktorer, ikke inkluderer genetisk disposisjon. Mens genetiske variasjoner antas å spille en rolle, ingen enkelt genvariasjon eller til og med kombinasjon av gener har vist seg å være identifisert som en risikofaktor, men genetisk påvirkning er sannsynlig . En systematisk litteraturgjennomgang utført i 2019 viste at en rekke enkeltnukleotidpolymorfismer er identifisert, men det er ingen replikasjon på tvers av studier. Forfatterne konkluderte med at gitt mangfoldet av gener som har vist positive assosiasjoner med kavitasjoner og mangelen på reproduserbarhet av studiene, vil rollen som spilles av genetiske årsaker synes å være moderat og heterogen. Målretting mot spesifikke populasjoner kan imidlertid være nødvendig for å identifisere genetiske forskjeller. Faktisk, som det har blitt demonstrert, er en av de vanligste og mest grunnleggende patofysiologiske mekanismene for iskemisk benskade overflødig koagulering fra hyperkoagulasjonstilstander, som vanligvis har genetiske fundamenter, som beskrevet av Bouquot og Lamarche (1999). Tabell 4 levert av Dr. Bouquot, viser sykdomstilstandene som involverer hyperkoagulasjon, og de neste 3 avsnittene gir en oversikt over noen av Dr. Bouquots funn som han presenterte i sin rolle som forskningsdirektør ved Maxillofacial Center for Education and Research.
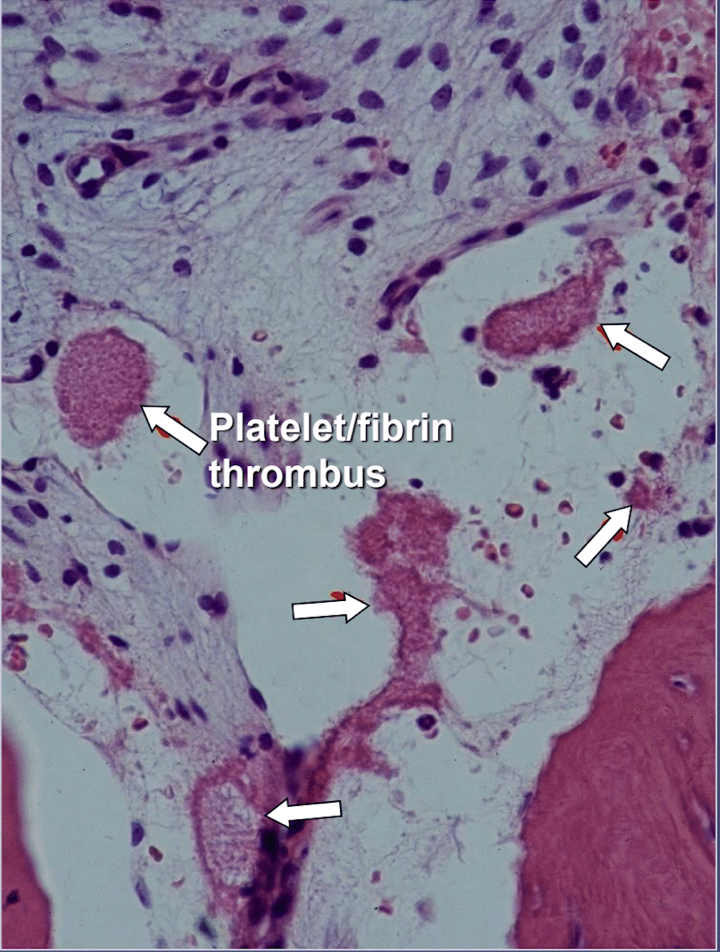
I kjevebeinkavitasjoner er det klare bevis på iskemisk osteonekrose, som er en benmargssykdom der beinet blir nekrotisk på grunn av oksygen- og næringsmangel. Som nevnt kan mange faktorer samhandle for å produsere kavitasjoner og opptil 80 % av pasientene har et problem, vanligvis arvelig, med overdreven produksjon av blodpropp i blodårene. Denne sykdommen avsløres normalt ikke under rutinemessige blodprøver. Ben er spesielt utsatt for dette problemet med hyperkoagulasjon og utvikler sterkt utvidede blodårer; økt, ofte smertefullt, indre trykk; stagnasjon av blod; og til og med infarkter. Dette hyperkoagulasjonsproblemet kan antydes av en familiehistorie med hjerneslag og hjerteinfarkt i en tidlig alder (mindre enn 55 år), hofteprotese eller "artritt" (spesielt i en tidlig alder), osteonekrose (spesielt i tidlig alder), dyp venetrombose, lungeemboli (blodpropp i lungene), retinal venetrombose (propp i netthinnen i øyet) og tilbakevendende spontanabort. Kjevene har 2 spesifikke problemer med denne sykdommen: 1) når det er skadet, er det syke beinet dårlig i stand til å motstå lavgradige infeksjoner fra tann- og tannkjøttbakterier; og 2) beinet kan ikke komme seg etter den reduserte blodstrømmen indusert av lokalbedøvelsen som brukes av tannleger under tannarbeid. Figur 5 gir et mikroskopisk bilde av en intravaskulær trombe.
Tabell 4 Sykdomstilstander som involverer hyperkoagulasjon. Fire av fem pasienter med kjevebeinkavitasjon har en av disse koagulasjonene
faktor problemer.
Uavhengig av den underliggende årsaken til hyperkoagulasjon, utvikler beinet enten en fibrøs marg (fibre kan leve i næringsutsultede områder), en fet, død fettmarg ("våt råte"), en veldig tørr, noen ganger læraktig marg ("tørråte") ), eller et helt hult margrom ("kavitasjon").
Ethvert bein kan påvirkes, men hofter, knær og kjever er oftest involvert. Smerter er ofte alvorlige, men omtrent 1/3rd av pasientene opplever ikke smerte. Kroppen har problemer med å helbrede seg selv fra denne sykdommen og 2/3rds av tilfeller krever kirurgisk fjerning av skadet marg, vanligvis ved å skrape med curettes. Kirurgi vil eliminere problemet (og smerten) på nesten 3/4ths av pasienter med kjeveinvolvering, selv om gjentatte operasjoner, vanligvis mindre prosedyrer enn den første, kreves hos 40 % av pasientene, noen ganger i andre deler av kjevene, fordi sykdommen så ofte har "hopp"-lesjoner (dvs. flere steder i samme eller lignende bein), med normal marg mellom. Mer enn halvparten av hoftepasientene vil etter hvert få sykdommen i motsatt hofte. Mer enn 1/3rd av kjevebeinpasienter vil få sykdommen i andre kvadranter av kjeven. Nylig har det blitt funnet at 40 % av pasientene med osteonekrose i enten hofte eller kjeve vil reagere på antikoagulasjon med lavmolekylært heparin (Lovenox) eller Coumadin med oppløsning av smerte og med beinheling.
Figur 5 Mikroskopisk visning av intravaskulære tromber
Hvis man søker en ikke-farmasøytisk tilnærming for å redusere risikoen for hyperkoagulasjon, kan man vurdere bruk av supplerende enzymer som nattokinase eller den kraftigere lumbrokinasen som begge har fibrinolytiske og antikoagulerende egenskaper. I tillegg bør kobbermangeltilstander, som er assosiert med koagulasjonsdysfunksjon, utelukkes på grunn av den økte risikoen for hyperkoagulasjon observert hos pasienter med kjevebeinskavitasjoner.
SYSTEMISKE OG KLINISKE IMPLIKASJONER
Tilstedeværelsen av kjevebeinskavitasjoner og deres tilhørende patologi omfatter noen spesifikke symptomer, men inkluderer også ofte noen ikke-spesifikke systemiske symptomer. Derfor bør diagnostisering og behandling av det behandles med grundig vurdering av omsorgsteamet. De mest unike og banebrytende erkjennelsene som har kommet frem siden IAOMT 2014-posisjonspapiret er løsningen av tilsynelatende urelaterte kroniske inflammatoriske tilstander etter kavitasjonsbehandling. Enten systemiske sykdommer er av autoimmun natur eller betennelse som oppstår på annen måte, er det rapportert om betydelige forbedringer, inkludert bedring i kreft. Symptomkomplekset knyttet til disse lesjonene er svært individualisert og derfor ikke generaliserbart eller lett gjenkjennelig. Derfor er IAOMT av den tankegang at når en pasient blir diagnostisert med kjevebeinkavitasjoner med eller uten tilhørende lokalisert smerte, og også har annen systemisk sykdom som tidligere ikke ble tilskrevet kjevebeinkavitasjoner, trenger pasienten ytterligere evaluering for å avgjøre om sykdommen er assosiert med , eller er en konsekvens av sykdommen. IAOMT undersøkte medlemmene for å lære mer om hvilke systemiske symptomer/sykdommer som forsvinner etter kavitasjonskirurgi. Resultatene er presentert i vedlegg I.
Tilstedeværelsen av cytokiner generert i dårlig vaskulariserte, nekrotiske lesjoner av kjevebeinkavitasjoner ser ut til å fungere som et fokus for inflammatoriske cytokiner som holder andre områder av betennelse aktive og/eller kroniske. Lindringen eller i det minste forbedringen fra lokaliserte kjevesmerter etter behandling er håpet og forventet, men denne fokalteorien om betennelse, som vil bli diskutert i detalj nedenfor, kan forklare hvorfor så mange tilsynelatende "urelaterte" sykdommer som har koblinger til kroniske betennelsestilstander reduseres også med kavitasjonsbehandling.
Til støtte for konklusjonene trukket i IAOMTs posisjonspapir fra 2014 som kobler kjevebeinkavitasjoner og systemiske sykdommer, viser forskning og kliniske studier nylig publisert av Lechner, von Baehr og andre at kjevebeinkavitasjonslesjoner inneholder en spesifikk cytokinprofil som ikke sees i andre beinpatologier . Sammenlignet med friske kjevebeinprøver viser kavitasjonspatologier kontinuerlig en sterk oppregulering av fibroblastvekstfaktor (FGF-2), Interleukin 1-reseptorantagonist (Il-1ra), og, av spesiell betydning, RANTES. RANTES, også kjent som CCL5 (cc motiv Ligand 5) har blitt beskrevet som et kjemotaktisk cytokin med en sterk proinflammatorisk virkning. Disse kjemokinene har vist seg å interferere i flere stadier av immunresponsen og er vesentlig involvert i forskjellige patologiske tilstander og infeksjoner. Studier har vist at RANTES er involvert i mange systemiske sykdommer som leddgikt, kronisk utmattelsessyndrom, atopisk dermatitt, nefritt, kolitt, alopecia, skjoldbruskkjertelforstyrrelser og fremme av multippel sklerose og Parkinsons sykdom. Videre har RANTES vist seg å forårsake en akselerasjon av tumorvekst.
Fibroblastvekstfaktorer har også vært involvert i kjevebeinkavitasjoner. Fibroblastvekstfaktorene, FGF-2, og deres tilhørende reseptorer, er ansvarlige for mange viktige funksjoner, inkludert celleproliferasjon, overlevelse og migrasjon. De er også utsatt for å bli kapret av kreftceller og spiller en onkogen rolle i mange kreftformer. For eksempel fremmer FGF-2 tumor- og kreftprogresjon i prostatakreft. I tillegg har FGF-2-nivåer vist direkte korrelasjon til progresjon, metastaser og dårlig overlevelsesprognose hos kolorektal kreftpasienter. Sammenlignet med kreftfrie kontroller har pasienter med gastrisk karsinom betydelig høyere nivåer av FGF-2 i serumet. Disse inflammatoriske budbringerne har vært involvert i mange alvorlige sykdommer enten de er av inflammatorisk natur eller kreft. I motsetning til RANTES/CCL5 og FGF-2, har IL1-ra vist seg å fungere som en sterk anti-inflammatorisk mediator, noe som bidrar til mangelen på vanlige inflammatoriske tegn i enkelte kavitasjonslesjoner.
De for høye nivåene av RANTES og FGF-2 i kavitasjonslesjoner har blitt sammenlignet og knyttet til nivåene som er observert ved andre systemiske sykdommer som amyotrofisk lateral sklerose, (ALS) multippel sklerose (MS), revmatoid artritt og brystkreft. Faktisk er nivåene av disse budbringerne oppdaget i kjevebeinkavitasjoner høyere enn i serum og cerebrospinalvæske hos ALS- og MS-pasienter. Nåværende forskning av Lechner og von Baehr har vist en 26 ganger økning i RANTES i kjevebenets osteonekrotiske lesjoner hos brystkreftpasienter. Lechner og kolleger foreslår at RANTES avledet av kavitasjon kan tjene som en fremskynder for utvikling og progresjon av brystkreft.
Som nevnt tidligere er det mange tilfeller av asymptomatiske kjevebeinskavitasjoner. I disse tilfellene ses IKKE akutte pro-inflammatoriske cytokiner som TNF-alfa og IL-6 i økt antall i de patohistologiske funnene av kavitasjonsprøver. Hos disse pasientene er fraværet av disse pro-inflammatoriske cytokinene assosiert med høye nivåer av en anti-inflammatorisk cytokin Interleukin 1-reseptorantagonist (Il-1ra). Den rimelige konklusjonen er at akutt betennelse assosiert med kjevebeinkavitasjoner er under kontroll av høye nivåer av RANTES/FGF-2. Som et resultat, for å stille en diagnose, foreslår Lechner og von Baehr å redusere fokuset på tilstedeværelsen av betennelse og vurdere signalveien, først og fremst via overekspresjon av RANTES/FGF-2. De høye nivåene av RANTES/FGF-2 hos kavitasjonspasienter indikerer at disse lesjonene kan forårsake lignende og gjensidig forsterkende patogene signalveier til andre organer. Immunsystemet aktiveres som respons på faresignaler, som fremkaller ulike medfødte molekylære veier som kulminerer i inflammatorisk cytokinproduksjon og mulig aktivering av det adaptive immunsystemet. Dette støtter ideen og teorien om at kjevebeinkavitasjoner kan tjene som en grunnleggende årsak til kroniske inflammatoriske sykdommer via RANTES/FGF-2-produksjon og forklarer videre hvorfor akutte symptomer på betennelse ikke alltid ses eller føles av pasienten i kjevebenslesjonene dem selv. Således representerer kjevebeinskavitasjoner og disse impliserte budbringere et integrerende aspekt av inflammatorisk sykdom og tjener som en potensiell etiologi for sykdommen. Å fjerne kavitasjoner kan være en nøkkel til å reversere inflammatoriske sykdommer. Dette støttes av observasjonen av en reduksjon i serum RANTES-nivåer etter kirurgisk inngrep hos 5 brystkreftpasienter (se tabell 5). Ytterligere forskning og testing av RANTES/CCL5-nivåer kan gi innsikt i dette forholdet. De oppmuntrende observasjonene er forbedringene i livskvalitet som mange pasienter med kjevebeinskavitasjon har oppnådd, enten det er lindring på operasjonsstedet eller en reduksjon av kronisk betennelse eller sykdom andre steder.
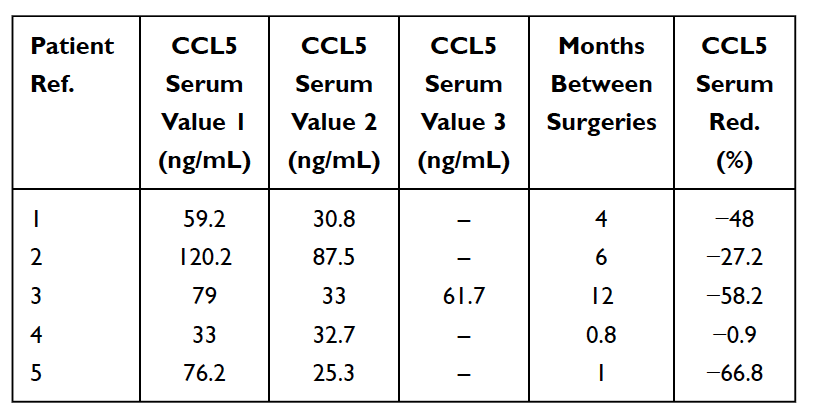
Tabell 5
Reduksjon (Red.) i RANTES/CCL5 i serum hos 5 brystkreftpasienter som ble operert for fettdegenerativ osteonekrose i kjevebenet (FDOJ). Bord tilpasset fra
Lechner et al, 2021. Kjevebeinkavitasjon uttrykt RANTES/CCL5: Kasusstudier som forbinder stille betennelse i kjevebenet med epistemologi av brystkreft.» Brystkreft: Mål og terapi.
På grunn av mangel på litteratur om behandling av kavitasjonslesjoner, undersøkte IAOMT sitt medlemskap for å samle informasjon om hvilke trender og behandlinger som utvikler seg mot en "standard for omsorg". Resultatene av undersøkelsen er kort omtalt i vedlegg II.
Når plasseringen og størrelsen på lesjonene er bestemt, er behandlingsmodaliteter nødvendig. IAOMT er av den tankegang at det generelt er uakseptabelt å etterlate "dødt bein" i menneskekroppen. Dette er basert på data som tyder på at kjevebeinskavitasjoner kan være fokus for systemiske cytokiner og endotoksiner for å starte prosessen for å forringe en pasients generelle helse.
Under ideelle omstendigheter bør en biopsi utføres for å bekrefte diagnoser av enhver kjevebeinpatologi og utelukke andre sykdomstilstander. Deretter er behandling for å fjerne eller eliminere den involverte patologien og stimulere gjenveksten av normalt, vital bein nødvendig. På dette tidspunktet i fagfellevurdert litteratur ser det ut til at kirurgisk terapi bestående av å fjerne det berørte ikke-vitale beinet er den foretrukne behandlingen for kjevebeinskavitasjoner. Behandling innebærer bruk av lokalbedøvelse, noe som fører til en viktig vurdering. Det ble tidligere antatt at bedøvelsesmidler som inneholder adrenalin, som har kjente vasokonstriktive egenskaper, bør unngås hos pasienter som allerede kan ha svekket blodstrømmen assosiert med sykdomstilstanden. I en serie molekylære studier økte imidlertid osteoblastisk differensiering ved bruk av adrenalin. Derfor må klinikeren avgjøre fra sak til sak om han skal bruke adrenalin og i så fall mengden som skal brukes som vil gi de beste resultatene.
Etter en kirurgisk dekortisering og grundig kuretasje av lesjonen og skylling med sterilt normalt saltvann, forbedres tilheling ved plassering av blodplaterike fibrin (PRF)-transplantater i beinhulrommet. Bruken av blodplaterike fibrinkonsentrater i kirurgiske prosedyrer er ikke bare fordelaktig fra et koagulasjonssynspunkt, men også med tanke på å frigjøre vekstfaktorer over en periode på opptil fjorten dager etter operasjonen. Før bruk av PRF-transplantater og andre tilleggsbehandlinger, forekom tilbakefall av kjevebenets osteonekrotiske lesjon etter operasjon i så mange som 40 % av tilfellene.
En gjennomgang av de eksterne risikofaktorene skissert i tabell 2 tyder sterkt på at ugunstige utfall kan unngås med passende kirurgisk teknikk og lege/pasient-interaksjon, spesielt i mottakelige populasjoner. Det er tilrådelig å vurdere å ta i bruk atraumatiske teknikker, minimere eller forebygge periodontale og andre tannsykdommer, og velge et armamentarium som gir de beste helbredende resultatene. Å gi grundige pre- og postoperative instruksjoner til pasienten, inkludert risiko forbundet med røyking av sigaretter, kan bidra til å minimere negative utfall.
Med tanke på den brede listen over potensielle risikofaktorer som er oppført i tabell 2 og 3, anbefales konsultasjoner med pasientens utvidede omsorgsteam for å fastslå alle mulige skjulte risikofaktorer som kan bidra til utviklingen av kjevebeinskavitasjoner. For eksempel er en viktig vurdering ved behandling av kjevebeinskavitasjoner om personen tar antidepressiva, spesielt selektive serotoninreopptakshemmere (SSRI). SSRI har vært assosiert med redusert bentetthet og økte frakturrater. SSRI Fluoxetine (Prozac) hemmer direkte osteoblastdifferensiering og mineralisering. Minst to uavhengige studier som undersøkte SSRI-brukere sammenlignet med kontroller har vist at SRRI-bruk er assosiert med dårligere panoramamorfometriske indekser.
Prekondisjonering kan også bidra til vellykkede behandlingsresultater. Dette innebærer å skape et vevsmiljø som bidrar til helbredelse ved å tilføre kroppen tilstrekkelige nivåer av passende næringsstoffer som forbedrer det biologiske terrenget ved å optimere homeostase i kroppen. Prekondisjoneringstaktikker er ikke alltid mulig, eller akseptabel for pasienten, men er viktigere for de pasientene som har kjent følsomhet, for eksempel de med genetisk disposisjon, helbredende lidelser eller kompromittert helse. I slike tilfeller er det avgjørende at denne optimaliseringen skjer for å minimere nivåer av oksidativt stress, som ikke bare kan stimulere sykdomsprosessen, men kan forstyrre ønsket helbredelse.
Ideelt sett bør reduksjonen av eventuell giftig belastning på kroppen som fluor og/eller kvikksølv fra dentale amalgamfyllinger fullføres før behandling av kjevebeinskavitasjoner. Kvikksølv kan fortrenge jern i elektrontransportkjeden til mitokondriene. Dette resulterer i overflødig fritt jern (jernholdig jern eller Fe++), som produserer skadelige reaktive oksygenarter (ROS), også kjent som frie radikaler, som forårsaker oksidativt stress. Overflødig jern i beinvev hemmer også den riktige funksjonen til osteoblaster, noe som åpenbart vil ha en negativ effekt når du prøver å helbrede en bensykdom.
Andre mangler bør også behandles før behandling. Når det er mangel på biotilgjengelig kobber, magnesium og retinol, blir metabolisme og resirkulering av jern dysregulert i kroppen, noe som bidrar til at overflødig fritt jern på feil steder fører til enda større oksidativt stress og risiko for sykdom. Mer spesifikt blir mange enzymer i kroppen (som ceruloplasmin) inaktive når det er utilstrekkelige nivåer av biotilgjengelig kobber, magnesium og retinol, som deretter opprettholder systemisk jerndysregulering og den resulterende økningen i oksidativt stress og risiko for sykdom.
Alternative behandlingsstrategier
Alternative teknikker som brukes som primære eller støttende terapier bør også vurderes. Disse inkluderer homeopati, elektrisk stimulering, lysterapi som fotobiomodulering og laser, medisinsk oksygen/ozon, hyperbar oksygen, antikoagulasjonsmodaliteter, Sanum-medisiner, ernæring og nutraceuticals, infrarød badstue, intravenøs ozonterapi, energibehandlinger og andre. På dette tidspunktet er det ikke utført vitenskap som kan bekrefte at disse alternative behandlingsformene er enten levedyktige eller ineffektive. Standarder for omsorg for å sikre riktig helbredelse og avgiftning bør etableres. Teknikker for å evaluere suksess bør testes og standardiseres. Protokoller eller prosedyrer for å avgjøre når behandling er hensiktsmessig og når den ikke er det, bør legges frem for evaluering.
Forskning har vist at tilstedeværelsen av kjevebeinskavitasjoner er en snikende sykdomsprosess assosiert med redusert blodstrøm. Kompromittert medullær blodstrøm fører til dårlig mineralisert og utilstrekkelig vaskularisering i områder av kjevebenet som kan bli infisert med patogener, noe som øker cellulær død. Den trege blodstrømmen i kavitasjonslesjoner utfordrer leveringen av antibiotika, næringsstoffer og immune budbringere. Det iskemiske miljøet kan også huse og fremme kroniske inflammatoriske mediatorer som kan ha enda mer skadelige effekter på systemisk helse. Genetisk disposisjon, redusert immunforsvar, effekter av visse medisiner, traumer og infeksjoner og andre faktorer som røyking kan sette i gang eller fremskynde utviklingen av kjevebeinskavitasjoner.
Sammen med en fremtredende kjevebeinpatolog, Dr. Jerry Bouquot, presenterer og fremmer IAOMT en histologisk og patologisk korrekt identifikasjon av kavitasjonslesjoner i kjevebenet som kronisk iskemisk medullær sykdom i kjevebenet, CIMDJ. Selv om mange navn, akronymer og begreper historisk sett og brukes for å betegne denne sykdommen, er IAOMT overbevist om at dette er den mest hensiktsmessige betegnelsen for å beskrive den patologiske og mikrohistologiske tilstanden som vanligvis finnes i kjevebeinskavitasjoner.
Selv om de fleste kavitasjonslesjoner i kjevebenet er vanskelige å diagnostisere med rutinemessige røntgenbilder og de fleste ikke er smertefulle, bør man aldri anta at sykdomsprosessen ikke eksisterer. Det er mange sykdomsprosesser som er vanskelige å diagnostisere, og mange som ikke er smertefulle. Hvis vi brukte smerte som en indikator for behandling, ville periodontal sykdom, diabetes og de fleste kreftformer gått ubehandlet. Dagens tannleger har et bredt spekter av modaliteter for å lykkes med å behandle kjevebeinskavitasjoner og unnlatelse av å erkjenne sykdommen og anbefale behandling er ikke mindre alvorlig enn unnlatelse av å diagnostisere og behandle periodontal sykdom. For pasientenes helse og velvære er et paradigmeskifte avgjørende for alt helsepersonell, inkludert tannleger og leger, for å 1) anerkjenne forekomsten av kjevebeinskavitasjoner og 2) erkjenne sammenhengen mellom kjevebeinskavitasjoner og systemisk sykdom.
IAOMT SURVEY 2 RESULTATER (2023)
Som diskutert kort i artikkelen, forsvinner ikke-relaterte tilstander ofte etter kavitasjonskirurgi. For å lære mer om hvilke typer tilstander som løser seg og hvordan proksimal remisjon oppstår i forhold til operasjonen, ble en andre undersøkelse sendt ut til IAOMT-medlemskapet. En liste over symptomer og tilstander som medlemmer av denne komiteen har observert forbedret etter operasjonen ble satt sammen for undersøkelsen. Respondentene ble spurt om de hadde observert noen av disse tilstandene remitterende etter operasjonen, og i så fall i hvilken grad. De ble også spurt om symptomene forsvant raskt eller om forbedringene tok lengre tid enn to måneder. I tillegg ble respondentene spurt om de vanligvis utførte kirurgi på individuelle steder, flere ensidige steder eller alle steder i en operasjon. Resultatene av undersøkelsen er presentert i figurene nedenfor. Dataene er foreløpige, gitt at antallet respondenter var lite (33) og at det mangler data.
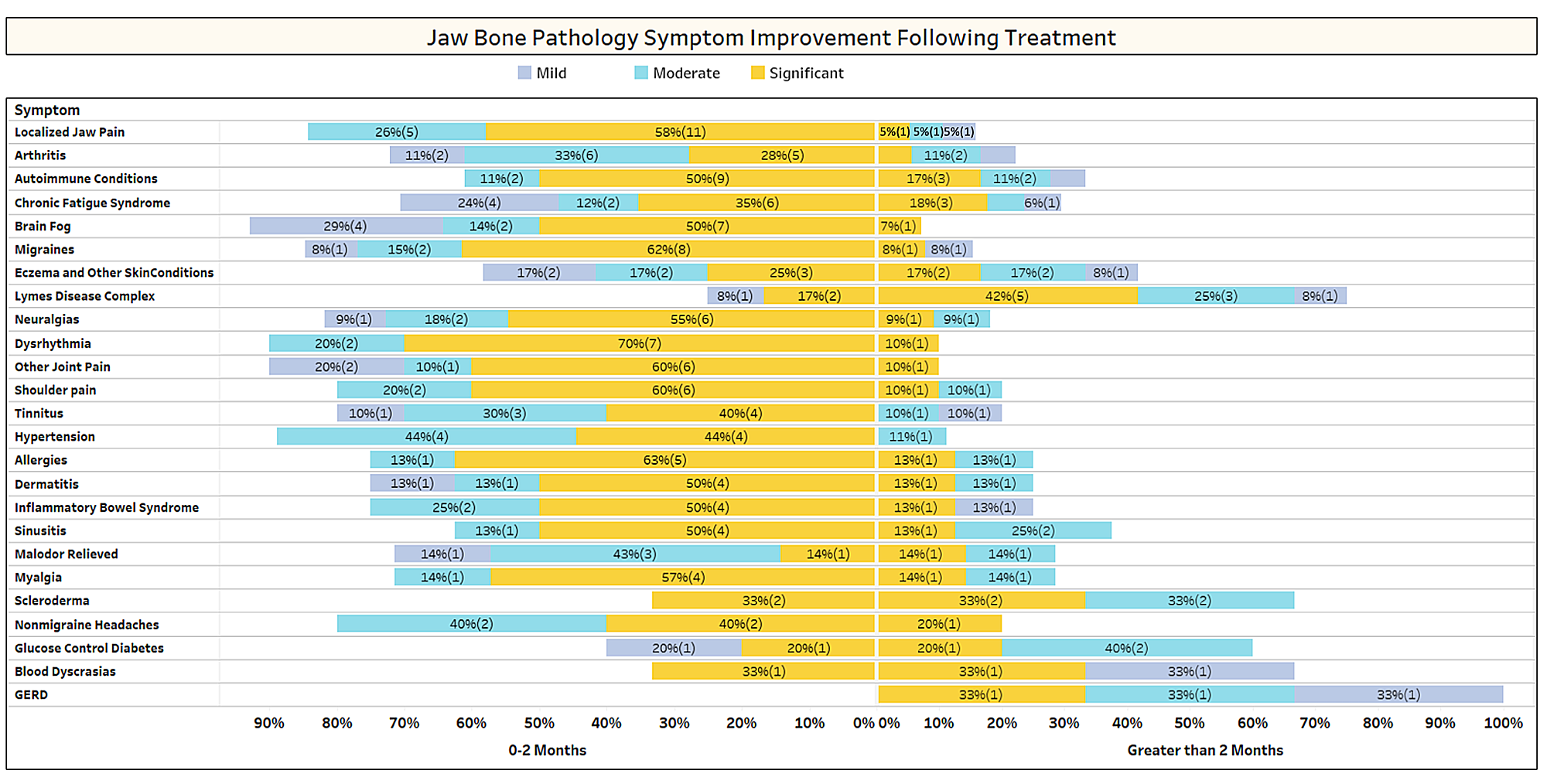
Appx I Fig. 1 Respondentene vurderte forbedringsnivået (mild, moderat eller signifikant) og noterte om bedring skjedde raskt (0-2 måneder) eller tok lengre tid (> 2 måneder). Tilstandene/symptomene er oppført i rekkefølgen etter de fleste rapporterte. Merk at de fleste tilstander/symptomer forsvant på mindre enn to måneder (venstre side av midtlinjen).
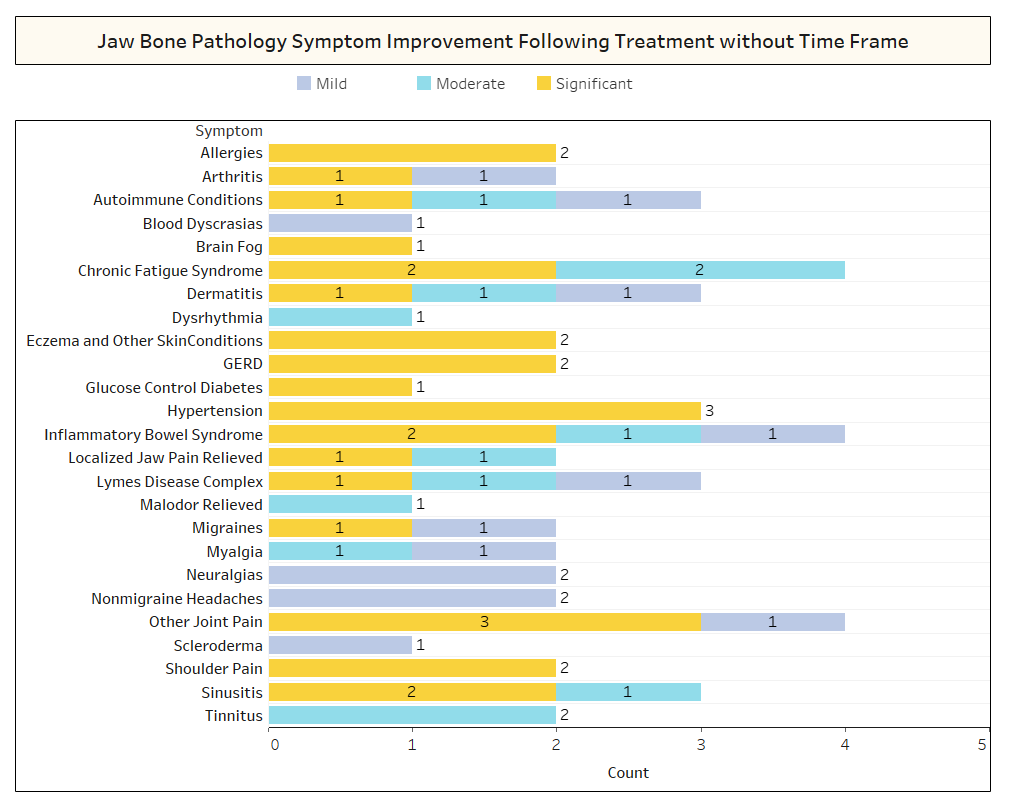
Appx I Fig. 2 Som vist ovenfor, i flere tilfeller noterte ikke respondentene tidsrammen for utvinning for forbedringene som ble observert.
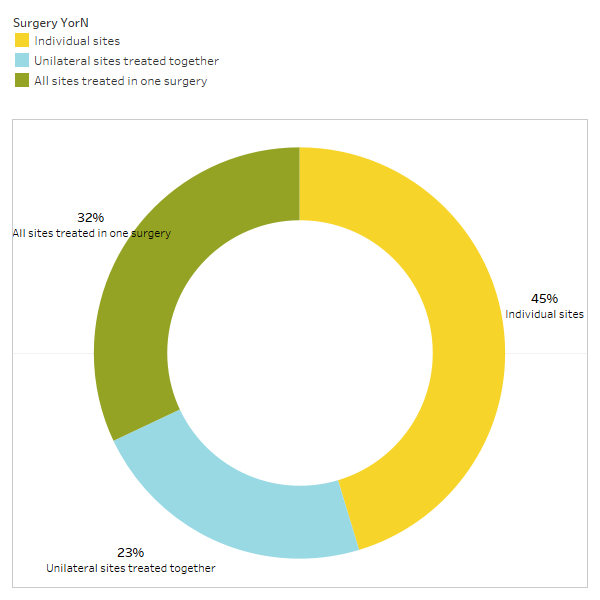
Appx I Fig. 3 Respondentene svarte på spørsmålet: "Anbefaler/utfører du vanligvis
en operasjon for individuelle steder, ensidige steder behandlet sammen, eller alle steder behandlet i én operasjon?"
IAOMT SURVEY 1 RESULTATER (2021)
På grunn av mangel på litteratur og kliniske case-gjennomganger knyttet til behandling av kavitasjonslesjoner, undersøkte IAOMT sitt medlemskap for å samle informasjon om hvilke trender og behandlinger som utvikler seg mot en "standard for omsorg". Hele undersøkelsen er tilgjengelig på IAOMT-nettstedet (merk at ikke alle utøvere svarte på alle spørreundersøkelser).
For å kort oppsummere, tilbyr flertallet av de 79 respondentene kirurgisk behandling, som involverer bløtvevsrefleksjon, kirurgisk tilgang til kavitasjonsstedet og ulike metoder for fysisk å "rense ut" og desinfisere det berørte stedet. Et bredt spekter av medikamenter, nutraceuticals og/eller blodprodukter brukes for å fremme heling av lesjonen før bløtvevssnittet lukkes.
Roterende borer brukes ofte for å åpne eller få tilgang til den benete lesjonen. De fleste klinikere bruker et håndinstrument for å kurette eller skrape ut det syke beinet (68 %), men andre teknikker og verktøy brukes også, for eksempel en roterende bore (40 %), et piezoelektrisk (ultralyd) instrument (35 %) eller en ER:YAG-laser (36%), som er en laserfrekvens som brukes til fotoakustisk streaming.
Når siden er renset ut, debridert og/eller curettet, bruker de fleste respondentene ozonvann/gass for å desinfisere og fremme helbredelse. 86 % av respondentene bruker PRF (blodplaterikt fibrin), PRP (blodplaterikt plasma) eller ozonisert PRF eller PRP. En lovende desinfeksjonsteknikk rapportert i litteraturen og i denne undersøkelsen (42 %) er intraoperativ bruk av Er:YAG. 32 % av de spurte bruker ikke noen form for beintransplantasjon for å fylle ut kavitasjonsstedet.
De fleste respondentene (59 %) tar vanligvis ikke en biopsi av lesjonene med angivelse av en rekke årsaker fra kostnader, manglende evne til å få levedyktige vevsprøver, vanskeligheter med å finne et patologisk laboratorium eller sikkerhet for sykdommens status.
De fleste respondentene bruker ikke antibiotika preoperativt (79 %), under operasjonen (95 %) eller postoperativt (69 %). Annen IV-støtte som brukes inkluderer deksametasonsteroider (8%) og vitaminer C (48%). Mange respondenter (52 %) bruker lavnivå laserterapi (LLLT) postoperativt for helbredende formål. Mange respondenter anbefaler næringsstøtte inkludert vitaminer, mineraler og ulike homeopatiske midler før (81 %) og under (93 %) helingsperioden.
 Bilder
Bilder
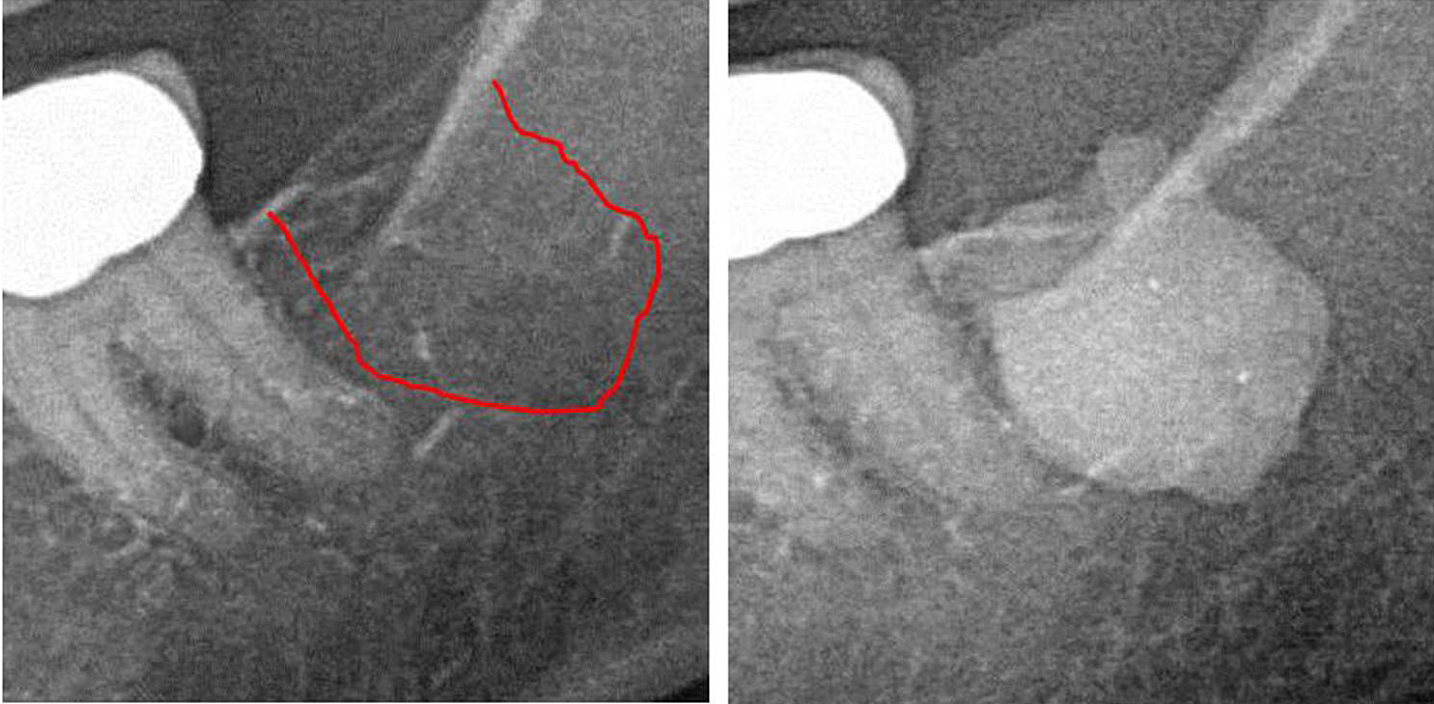
Appx III Fig 1 Venstre panel: 2D røntgendiagnostikk av område #38. Høyre panel: Dokumentasjon av utvidelsen av FDO) i retromolar område 38/39 ved bruk av kontrastmiddel etter FDOJ-operasjon.
forkortelser: FDOJ, fettdegenerativ osteonekrose i kjevebenet.
Tilpasset fra Lechner, et al, 2021. "Jawbone Cavitation Expressed RANTES/CCL5: Case Studies Linking Silent Inflammation in the Jawbone with Epistemology of Breast Cancer." Brystkreft: Mål og terapi
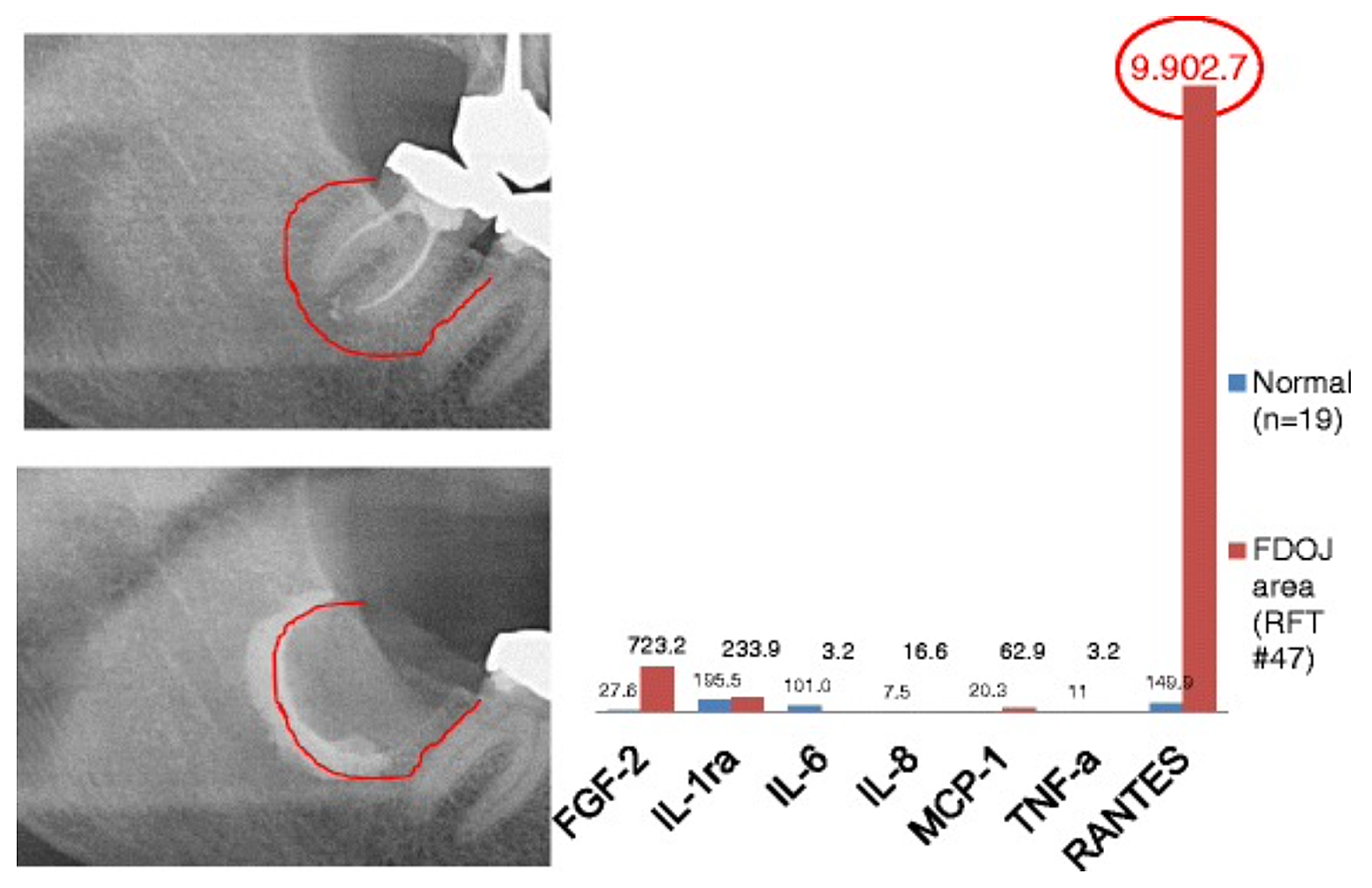
Appx 3 Fig 2 Sammenligning av syv cytokiner (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a og RANTES) i FDOJ under RFT #47 med cytokinene i det friske kjevebenet (n = 19). Intraoperativ dokumentasjon av forlengelse av FDOJ i høyre underkjeveben, område #47 apikalt av RFT #47, med kontrastmiddel etter kirurgisk fjerning av RFT #47.
forkortelser: FDOJ, fettdegenerativ osteonekrose i kjevebenet.
Tilpasset fra Lechner og von Baehr, 2015. "Chemokine RANTES/CCL5 as an Unknown Link between Wound Healing in the Jawbone and Systemic Disease: Is Prediction and Tailored Treatments in the Horizon?" EPMA Journal
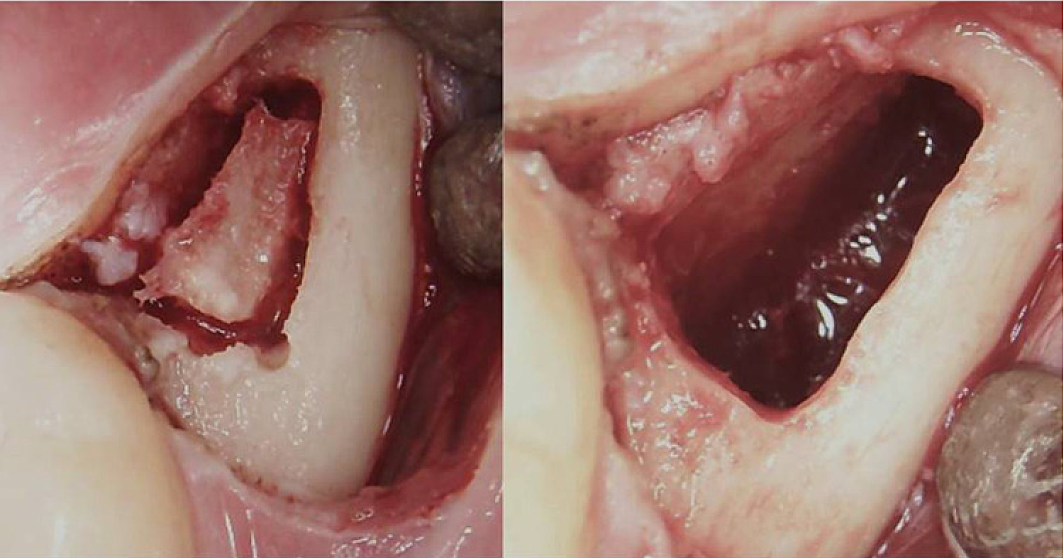
Appx III Fig 3 Kirurgisk prosedyre for en retromolar BMDJ/FDOJ. Venstre panel: etter å ha foldet ned mucoperiosteal klaffen, ble det dannet et benvindu i cortex. Høyre panel: curettet medullær hulrom.
Forkortelser: BMDJ, benmargsdefekt i kjevebenet; FDOJ, fettdegenerativ osteonekrose i kjevebenet.
Tilpasset fra Lechner, et al, 2021. "Kronisk utmattelsessyndrom og benmargsdefekter i kjeven – en saksrapport om ytterligere dental røntgendiagnostikk med ultralyd." International Medical Case Reports Journal
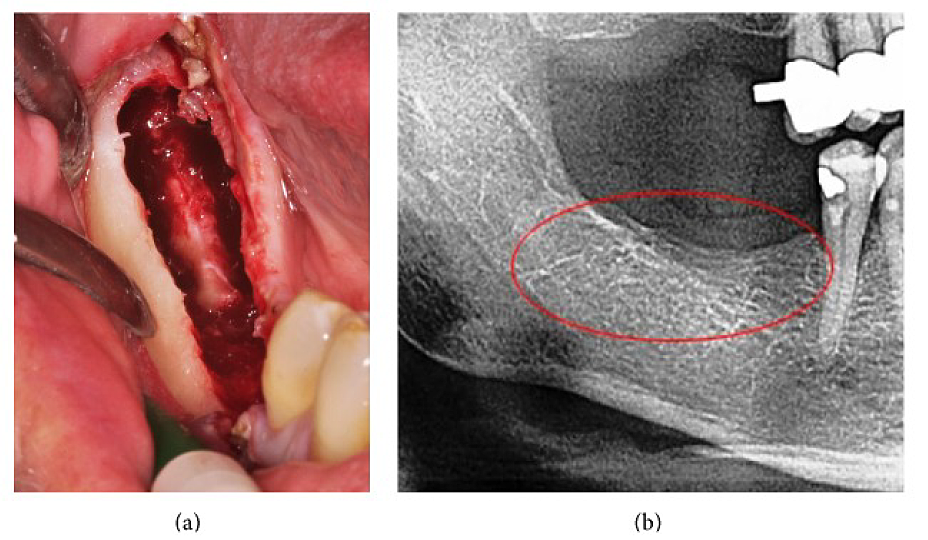
Appx III Fig 4 (a) Curettage av FDOJ i underkjeven med blottet infra-alveolar nerve. (b) Tilsvarende røntgen uten tegn til patologisk prosess i kjevebenet.
Forkortelser: FDOJ, fettdegenerativ osteonekrose i kjevebenet
Tilpasset fra Lechner, et al, 2015. "Perifer nevropatisk ansikts-/trigeminal smerte og RANTES/CCL5 i kjevebenskavitasjon." Bevisbasert komplementær og alternativ medisin
Appx III film 1
Videoklipp (dobbeltklikk på bildet for å se klippet) av kjevebeinoperasjon som viser fettkuler og purulent utflod fra kjevebenet til en pasient som var mistenkt for å ha kjevebensnekrose. Med tillatelse fra Dr. Miguel Stanley, DDS
Appx III film 2
Videoklipp (dobbeltklikk på bildet for å se klippet) av kjevebeinoperasjon som viser fettkuler og purulent utflod fra kjevebenet til en pasient som var mistenkt for å ha kjevebensnekrose. Med tillatelse fra Dr. Miguel Stanley, DDS
For å laste ned eller skrive ut denne siden på et annet språk, velg språket ditt fra rullegardinmenyen øverst til venstre først.
IAOMT Position Paper on Human Jawbone Cavitations Authors













